Ausgabe 2/2021, April
WIdO-Themen
Woran Menschen in Deutschland erkranken: Prävalenzen und Schweregrade mit Routinedaten
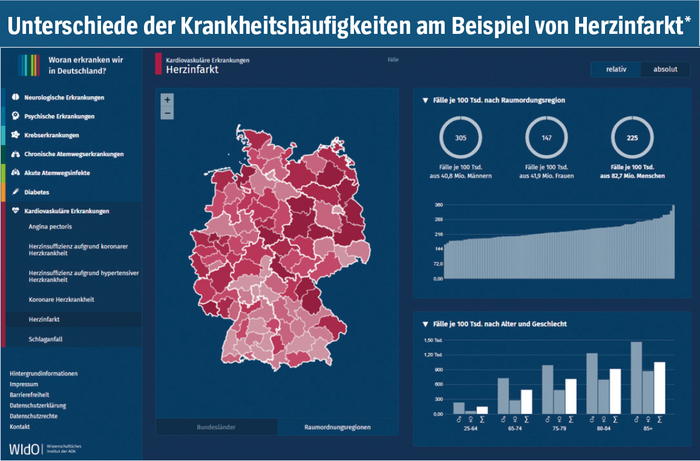
Auf der interaktiven Webseite krankheitslagedeutschland.de hat das WIdO detaillierte Informationen zur regionalen Verbreitung 18 bedeutender Erkrankungen veröffentlicht. Bis auf Ebene der 96 Raumordnungsregionen wird dort deutlich gemacht, welche Region wie stark betroffen ist.
Was wissen wir über die Verbreitung kardiovaskulärer Erkrankungen, psychischer Erkrankungen, Krebserkrankungen, Diabetes, Demenz und Atemwegserkrankungen? Wer mehr dazu erfahren möchte, wird nun auf krankheitslage-deutschland.de fündig. Zudem sind die epidemiologischen Kennzahlen für verschiedene Alters- und Geschlechtsgruppen abrufbar.
Die Auswertungen zeigen beispielsweise, dass im Jahr 2017 etwa 7,5 Millionen Einwohnerinnen und Einwohner von Depressionen betroffen waren (9,0 Prozent), 7,1 Millionen (8,6 Prozent) von Diabetes mellitus Typ 2 und etwa 4,9 Millionen (5,9 Prozent) von der koronaren Herzkrankheit. Deutlich wird, dass für die meisten der betrachteten Erkrankungen gilt: Je älter die Menschen werden, desto höher ist auch deren Erkrankungsrisiko. So liegt die Erkrankungshäufigkeit bei der koronaren Herzkrankheit (KHK), einer Erkrankung der Herzkranzgefäße, die letztlich zu Herzinsuffizienz oder Herzinfarkt führen kann, zwischen 45 und 59 Jahren noch bei 3,1 Prozent und steigt kontinuierlich auf mehr als 34,2 Prozent bei Personen ab 85 Jahren an. Bei Männern liegt der Anteil in dieser Altersgruppe sogar bei 43,2 Prozent, bei Frauen bei 30,1 Prozent. Die Herzinfarktrate liegt bei Männern mehr als doppelt so hoch wie bei Frauen. Dieser Unterschied zwischen den Geschlechtern mit einer größeren Betroffenheit bei Männern zeigt sich bei allen kardiovaskulären Krankheiten. Bei Frauen werden dagegen häufiger psychische Erkrankungen diagnostiziert.
Darüber hinaus gibt es deutliche regionale Unterschiede: Während in Hamburg lediglich 4,9 Prozent der Einwohnerinnen und Einwohner an einer koronaren Herzkrankheit leiden, ist der Anteil in Sachsen-Anhalt mit 10,2 Prozent mehr als doppelt so hoch. Grundsätzlich ist die Betroffenheit dieser chronischen Herzkrankheit in den östlichen Bundesländern, abgesehen von Berlin, besonders hoch. Dies ist teilweise durch die ältere Bevölkerungsstruktur erklärbar. Für die Bestimmung der Erkrankungshäufigkeiten wurde ein Hochrechnungsverfahren verwendet, das vom WIdO in Zusammenarbeit mit der Universität Trier entwickelt wurde. Es erlaubt auf Basis der Krankenkassenroutinedaten der AOK-Versicherten zuverlässige Aussagen zu Krankheitshäufigkeiten in der Gesamtbevölkerung bis auf die lokale Ebene (siehe GGW 1/21, 24–34).
Neben der Krankheitshäufigkeit nach Alter, Geschlecht und Region sind für zahlreiche Krankheiten auch Schweregrade und Folgeerkrankungen dargestellt. Diese Ergebnisse fließen in das Rechenwerk für eine deutschlandweite Berechnung zur Krankheitslast im Rahmen des Projekts BURDEN 2020 ein. Es wird vom Robert Koch-Institut gemeinsam mit dem WIdO und dem Umweltbundesamt durchgeführt und vom Innovationsfonds des Gemeinsamen Bundesauschusses gefördert. Erstmals wird damit die Krankheitslast für zahlreiche bedeutende Erkrankungen in Deutschland bis auf die Ebene der Raumordnungsregionen berechnet. Dies ermöglicht eine differenzierte Betrachtung der Folgen von Erkrankungen für unterschiedliche Bevölkerungsgruppen.

„Die Analyseergebnisse zur Krankheitslage in Deutschland können neben vielen anderen Informationen helfen, Handlungsansätze zu identifizieren, die der Verbesserung der Gesundheitssituation vor Ort dienen.“
Dr. Jan Breitkreuz analysiert Versorgungsforschung und arbeitet schwerpunktmäßig mit Routinedaten.
Krankenhaus-Report 2021 Schnittstelle Pflegeheim – hoher Sturzpräventionsbedarf
Viele Krankenhauseinweisungen von Menschen in Pflegeheimen haben Stürze als Ursache. Neue Untersuchungen unterstreichen den Handlungsbedarf.
Analysen des WIdO bestätigen im aktuellen Krankenhaus-Report 2021 die hohe Frequentierung der Versorgungsschnittstelle Pflegeheim–Klinik. Ein Fünftel der Pflegeheimbewohnenden (21 Prozent) wird mindestens einmal im Quartal im Krankenhaus versorgt. Umgekehrt betrifft nahezu jeder vierte Klinikfall (23 Prozent im Durchschnitt der Quartale) diese Klientel. Vor dem Hintergrund der wissenschaftlich belegten erheblichen Risiken eines derartigen Transfers für den somatischen und psychosozialen Zustand der Betroffenen stellt sich die Frage nach dessen Vermeidbarkeit.
Ein Beitrag im Krankenhaus-Report beschreibt insofern einen der häufigsten Hospitalisierungsanlässe von Pflegeheimbewohnenden: Stürze und ihre Folgen. Hierzu liefert er aktuelle Befunde für Bewohnende mit falls-risk increasing drugs (FRIDs) als besonders sturzgefährdete Gruppe. Sie basieren auf Routinedaten der AOK-Kranken- und –Pflegekassen und zeigen für ein Drittel aller deutschen Pflegeheime (n=4.049) einen deutlichen Sturzpräventionsbedarf. Über 80 Prozent der Gesamtbewohnerschaft im Pflegeheim sind Rezipienten von FRIDs (2018). Knapp 16 Prozent der rund 191.000 Bewohnenden der Stichprobe mit dieser Medikation werden im Verordnungs- oder Folgequartal sturzassoziiert im Krankenhaus behandelt. Die risikoadjustierten Raten, welche das Sturzrisikoprofil der einrichtungsbezogenen Bewohnerschaft berücksichtigen, unterstreichen dabei die Varianz über die Pflegeheime hinweg: Ein Viertel der Einrichtungen überschritt die aufgrund des Profils erwartete Sturzrate um 30 bis 190 Prozent.
Der Handlungsbedarf ist dementsprechend groß. Da Stürze im Pflegeheim sehr unterschiedliche Ursachen haben können, empfiehlt sich deren Prävention als zentrale, interdisziplinäre Gemeinschaftsaufgabe der pflegerischen und ärztlichen Versorgung von Pflegeheimbewohnenden. Sie setzt allerdings Ressourcen und Qualifikation voraus und muss selbstverständlich den Bewohnenden in den Mittelpunkt stellen. Am Ende wird eben nicht nur ein Sturz verhindert.
Die WIdO-Themen zum Herunterladen
Analysen – Schwerpunkt: Corona – Lessons Learnt?
Gesundheitspolitik nach Corona: Einfacher wird es kaum werden
Klaus Jacobs, WIdO, BerlinWelche längerfristigen Auswirkungen sind aufgrund der Corona-Erfahrungen für das deutsche Gesundheitssystem zu erwarten? Für die Zukunft des Öffentlichen Gesundheitsdienstes wurde bereits ein Bund-Länder-Pakt geschlossen. Konsequenzen für die ambulanten und stationären Versorgungsstrukturen sind ebenfalls geboten, aber sehr viel schwieriger zu realisieren. Auf die künftige Bundesregierung warten drängende Finanzprobleme der gesetzlichen Krankenversicherung. Sie wird aber auch wichtige Steuerungsfragen adressieren müssen: Wie können schon weit vor Corona bekannte, zukunftsfähige Versorgungsstrukturen endlich Realität werden?
Sars-CoV-2 als Bewährungsprobe für Public Health
Norbert Schmacke, BremenDie Sars-CoV-2-Pandemiehat den Alltag massiv erschüttert und bewirkt gewaltige gesundheitliche, psychosoziale und ökonomische Schäden. Virologen und Epidemiologen liefern die entscheidenden handlungsbestimmenden Informationen. Public Health als integrierende Forschungs- und Handlungsdisziplin hat bislang wenig Einfluss. Einstweilen können nichtpharmakologische Interventionen das Geschehen wirkungsvoll beeinflussen, ohne dass sie sich in ihrer Gesamtheit auf methodisch hochwertige Studien stützen können und müssen.
Epidemien und Pandemien – die historische Perspektive
Jörg Vögele und Katharina Schuler, Institut für Geschichte, Theorie und Ethik der Medizin, Heinrich-Heine-Universität, DüsseldorfJede historische Epochehat ihre charakteristische Epidemie. Im Mittelalter starb bis zu ein Drittel der damaligen europäischen Bevölkerung an der Pest. Später versetzten die Cholera, die Spanische Grippe und Aids die Bevölkerung in Angst und Schrecken. Jede Epidemie löste gesellschaftliche Veränderungen aus und wirkte wie ein Katalysator für bereits angelegte Entwicklungen. Neben den häufig katastrophalen Auswirkungen auf Leben und Gesundheit bergen Epidemien und Pandemien durchaus Potenzial für Innovationen. So führte der Schwarze Tod, die Pestpandemie von 1346 bis 1353, zu einem steigenden Lebensstandard und soll sogar die Entwicklung des Buchdrucks beschleunigt haben; die Cholera im 19. Jahrhundert gilt als Motor für sanitäre Reformen wie zentrale Trinkwasserversorgung und Kanalisation. Die derzeitige Sars-CoV-2-Pandemie zeigt deutlich, dass Epidemien die Menschheitsgeschichte nach wie vor begleiten und nicht nur, wie lange geglaubt, auf die heutzutage weniger entwickelten Länder beschränkt sind.